網膜硝子体 NEW!!
網膜硝子体手術が必要な疾患は網膜剥離、糖尿病網膜症、網膜静脈閉塞症、網膜動脈閉塞、水晶体及び眼内レンズ脱臼、黄斑円孔、黄斑前膜、加齢黄斑変性などによる硝子体出血、ぶどう膜炎、眼内リンパ腫などによる硝子体混濁、強度近視による黄斑円孔網膜剥離や網膜分離症、進行した網膜剥離などによる増殖性硝子体網膜症、眼内炎、眼球破裂、眼内異物飛入による眼外傷など多岐に渡ります。これら疾患に対し硝子体手術及び一部の網膜剥離に対しては経強膜バックリング手術を行います。
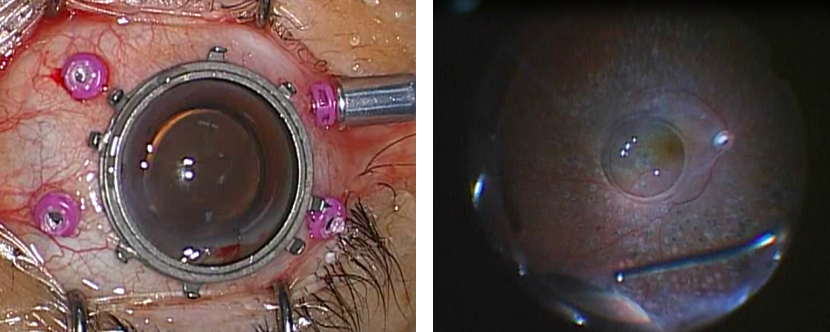
硝子体手術はここ10年の眼科手術の中で著しい進歩を遂げた手術のひとつです。10年ちょっと前までは20ゲージという約1mmの切開創で硝子体手術を行っていましたが、この手術では表面の結膜も大きく切開しなければならず、創を何か所も縫合する必要があり、術後の炎症も強い手術でした。今ではゲージがかなり細くなり切開幅約0.4mmの27ゲージ硝子体手術まで登場しています。また内視鏡手術のように筒(トロカール)を結膜の上から差し込んで、そこから器具を出し入れすることができるようになりました。これにより結膜を切開することなくほぼ無縫合での手術が可能になってきています。また観察系や照明系も進化し眼底を広く明るく観察できるようになったことで、手術がより安全に行えるようになりました。
当科では年間約500件の硝子体手術を行っています。27ゲージ硝子体手術を主流に行い、難治性黄斑円孔に対しては内境界膜翻転法を用いたり、無縫合で眼内レンズの強膜内固定を行えるダブルニードルテクニックを用いたフランジ法を行ったり、常に最新の手術術式を取り入れて手術を行っています。
硝子体手術は、例えば黄斑前膜や黄斑円孔などでは厚さ約5μmの内境界膜を剥離する非常に高度な熟練を要する手術です。自分の手を最大限に駆使して治療を行う分野であり、医者の手によって「治す」ことが外科治療の本質とすれば、網膜硝子体手術はまさにこれに該当します。またシャンデリア照明を通して見る網膜はとても美しく、神秘的な世界で手術をしているような気持ちになります。もちろんいつも神秘的できれいな網膜を見ながら手術を行うわけではありません。増殖性硝子体網膜症や、進行した糖尿病網膜症では脆弱化し、原形をとどめないくらい剥離した網膜上の増殖膜を限りなくきれいに除去する必要がありますが、時になかなか進まず、気が遠くなる場面にも出くわします。またわずか0.2mmほどの厚みの網膜を損傷しないよう、粘り強く我慢強く繊細な操作を続けていかねばなりません。しかし、その分とてもやりがいがあり、若いエネルギーを注ぐのに相応しい分野です。
硝子体手術はここ10年の眼科手術の中で著しい進歩を遂げた手術のひとつです。10年ちょっと前までは20ゲージという約1mmの切開創で硝子体手術を行っていましたが、この手術では表面の結膜も大きく切開しなければならず、創を何か所も縫合する必要があり、術後の炎症も強い手術でした。今ではゲージがかなり細くなり切開幅約0.4mmの27ゲージ硝子体手術まで登場しています。また内視鏡手術のように筒(トロカール)を結膜の上から差し込んで、そこから器具を出し入れすることができるようになりました。これにより結膜を切開することなくほぼ無縫合での手術が可能になってきています。また観察系や照明系も進化し眼底を広く明るく観察できるようになったことで、手術がより安全に行えるようになりました。
当科では年間約500件の硝子体手術を行っています。27ゲージ硝子体手術を主流に行い、難治性黄斑円孔に対しては内境界膜翻転法を用いたり、無縫合で眼内レンズの強膜内固定を行えるダブルニードルテクニックを用いたフランジ法を行ったり、常に最新の手術術式を取り入れて手術を行っています。
硝子体手術は、例えば黄斑前膜や黄斑円孔などでは厚さ約5μmの内境界膜を剥離する非常に高度な熟練を要する手術です。自分の手を最大限に駆使して治療を行う分野であり、医者の手によって「治す」ことが外科治療の本質とすれば、網膜硝子体手術はまさにこれに該当します。またシャンデリア照明を通して見る網膜はとても美しく、神秘的な世界で手術をしているような気持ちになります。もちろんいつも神秘的できれいな網膜を見ながら手術を行うわけではありません。増殖性硝子体網膜症や、進行した糖尿病網膜症では脆弱化し、原形をとどめないくらい剥離した網膜上の増殖膜を限りなくきれいに除去する必要がありますが、時になかなか進まず、気が遠くなる場面にも出くわします。またわずか0.2mmほどの厚みの網膜を損傷しないよう、粘り強く我慢強く繊細な操作を続けていかねばなりません。しかし、その分とてもやりがいがあり、若いエネルギーを注ぐのに相応しい分野です。
後期研修の目標
どんなに上手で安全でスピーディな手術も正確な診断なくしては始まりません。ですので、後期研修の最大の目標は種々の網膜疾患を正確に診断する能力を身に付けることになります。
眼底検査
双眼での眼底検査により立体的に所見を得ることができるようにする。
90D前置レンズを用いた細隙灯顕微鏡検査で黄斑部の詳細な観察を行えるようにする。
B-モード超音波検査
硝子体混濁、出血等に対応するためにB-モード超音波検査の手技、診断能力を身に付ける。
光干渉断層計(OCT)
近年重要性が増しているOCTでしっかりと網膜の構造変化を把握できるようにする。
螢光眼底検査(FA、IA)
FA、IAの手技、診断能力を身に付ける。
網膜光凝固
糖尿病網膜症、網膜静脈閉塞症などの虚血性眼底疾患治療のための網膜光凝固術の手技を
身に付ける。
網膜裂孔に対する網膜剥離予防のための網膜光凝固術の手技を身に付ける。
手術助手
網膜剥離のバックリング手術の助手を行い、能力的に可能なら執刀も行う。
硝子体手術の助手を行い、能力的に可能なら執刀も行う。
また各種の網膜硝子体疾患の手術や、術後の経過観察に関わることで、状況を把握する診断能力と対処方法について習得する、等をめざして、網膜硝子体疾患に強い眼科専門医を育成したいと考えております。
どんなに上手で安全でスピーディな手術も正確な診断なくしては始まりません。ですので、後期研修の最大の目標は種々の網膜疾患を正確に診断する能力を身に付けることになります。
眼底検査
双眼での眼底検査により立体的に所見を得ることができるようにする。
90D前置レンズを用いた細隙灯顕微鏡検査で黄斑部の詳細な観察を行えるようにする。
B-モード超音波検査
硝子体混濁、出血等に対応するためにB-モード超音波検査の手技、診断能力を身に付ける。
光干渉断層計(OCT)
近年重要性が増しているOCTでしっかりと網膜の構造変化を把握できるようにする。
螢光眼底検査(FA、IA)
FA、IAの手技、診断能力を身に付ける。
網膜光凝固
糖尿病網膜症、網膜静脈閉塞症などの虚血性眼底疾患治療のための網膜光凝固術の手技を
身に付ける。
網膜裂孔に対する網膜剥離予防のための網膜光凝固術の手技を身に付ける。
手術助手
網膜剥離のバックリング手術の助手を行い、能力的に可能なら執刀も行う。
硝子体手術の助手を行い、能力的に可能なら執刀も行う。
また各種の網膜硝子体疾患の手術や、術後の経過観察に関わることで、状況を把握する診断能力と対処方法について習得する、等をめざして、網膜硝子体疾患に強い眼科専門医を育成したいと考えております。